Así, el doctor Carlos Martín, jefe del Servicio de Cirugía Ortopédica y Traumatología del Hospital Universitario Miguel Servet de Zaragoza, compartió con los seguidores de industry TALKS las amplias ventajas que tiene la aplicación de la impresión en 3D a las dos ramas de la Medicina de las que es responsable.
En particular, el doctor Martín se detuvo en las aplicaciones concretas que desarrolla la fabricación aditiva como los biomodelos o biorréplicas, las herramientas a medida, los implantes personalizados, la ortesis y prótesis (la primera sirve de apoyo o refuerzo para modificar aspectos de función o estructura del cuerpo mientras que la segunda es una extensión artificial que reemplaza alguna parte del cuerpo), y los tejidos biocompatibles (bioimpresión).
Esta última posibilidad, la bioimpresión, en opinión del médico del hospital de referencia de Aragón, supone una verdadera “revolución” que abre “un futuro enorme” en el campo de la ingeniería tisular (de los tejidos del organismo), cartilaginosa y ósea.
Se trata, dijo el ponente, de imprimir con las técnicas de la fabricación aditiva, en una red de ácido hialurónico, células mesenquimales o células madre, aquellas no especializadas que tienen la capacidad para autorrenovarse durante largos períodos de tiempo, células que “podemos convertir en controcitos (células de cartílagos) o en osteocitos (células de huesos)” para resolver problemas que hasta ahora solo se resuelven con prótesis.
“La impresión 3D aplicada a la traumatología es una realidad que abre un futuro lleno de posibilidades”, declaró el doctor Martín al finalizar su exposición.

Charo Ortas, jefa del Servicio de Cardiología del Hospital Miguel Servet, más conocido en Zaragoza como “la Casa Grande”, incidió en la medicina aplicada con criterios industriales, con criterios de eficiencia y de costes.
“Tal vez en el sector sanitario debamos avanzar por el camino de la industrialización de la Medicina, un concepto que no siempre ha sido bienvenido dentro del mundo de los sanitarios”, o se siente “recelo ante la robotización”. “Nuestro miedo es que la relación humana entre el sanitario y el paciente pueda deteriorarse”, admitió durante su conferencia.
En opinión de Ortas, el actual sistema sanitario no está preparado para los retos que plantea el siglo XXI, porque “se basa en el tratamiento de procesos agudos”, especialmente teniendo en cuenta los ajustes presupuestarios derivados de la crisis de 2008 y del envejecimiento crónico de la población.
“Nuestro modelo de atención sanitaria no tiene más remedio que cambiar y tener una visión más global del proceso, basarse no tanto en las especialidades, en los sistemas sino en las enfermedades y en los pacientes, algo que necesitan los pacientes con enfermedades crónicas. Y además incluir la opinión de las personas, que opinen y que sepan cuáles son los beneficios y las consecuencias de cada tratamiento”, explicó.
Ortas apostó por la medicina basada en el valor y citó al gurú industrial Michael Porter que definió el valor como “el resultado relevante para la persona”, en este caso, para el paciente, en relación con el coste y a lo largo del ciclo completo de la atención.
Teniendo presente que la meta es mejorar la salud de las personas, Ortas defiende “hacer lo que hay que hacer y no hacer lo que no hay que hacer”, el trabajo multidisciplinar por diagnóstico alrededor del paciente, la integración de la información (gracias al Historial Clínico Electrónico), el establecimiento de indicadores de resultados para comparar y evaluar, “empapándonos de las necesidades de las personas”. Con estas premisas, el índice de ingresos en Urgencias en el Hospital Miguel Servet ha descendido el 43% en los últimos 9 años. También han puesto en marcha protocolos de actuación conjunta entre médicos cardiólogos y médicos de atención primaria, lo que ha redundado en la mejora de la asistencia de los pacientes con enfermedades cardio-vasculares.
“La medicina basada en el valor surge para dar respuesta a un sistema sanitario muy diferente al nuestro y menos equitativo como es el sistema sanitario americano [de EEUU]. Sin embargo, estoy convencida de que muchos de sus principios podemos ponerlos en práctica en nuestra vida diaria y en la asistencia sanitaria actual. Y somos los profesionales los encargados y los responsables de poder hacerlo”. Para conseguirlo, añadió, debe haber una alineación de los objetivos desde los políticos, los gestores, los trabajadores sanitarios, las profesiones auxiliares, la industria médica, e incluso desde el paciente que cada día tendrá que responsabilizarse de su salud”.
El área de Microbiología se ha visto muy positivamente afectada por las mejoras tecnológicas industriales. Los procesos de análisis clínicos no son los mismos que hace 10 años pues han ganado en fiabilidad y rapidez.
En resumen, la Sanidad 5.0 se beneficia de multitud de áreas innovadoras tecnológicas e industriales como la Inteligencia Artificial, el Big Data, el ARNm, la terapia génica CRISPR-Cas9, los bioplásticos, las vacunas genómicas… todos estos campos con enormes aplicaciones prácticas.
Pero, como señaló el doctor Antonio Rezusta, jefe de Microbiología del Hospital Universitario Miguel Servet, y iTALKER, la “Inteligencia Artificial (IA) es una ayuda que debe ser utilizada con rigor”. Rezusta se refirió en su charla a la aplicación práctica de técnicas de automatización y de IA a los laboratorios de análisis clínicos.
El médico puso en valor la automatización al servicio del paciente para hacer que el sistema sea más sostenible desde el punto de vista sanitario y social, para mejorar la calidad, reducir los costes y el tiempo, enfocándose en las personas: pacientes y sanitarios, garantizando su seguridad.
“En la medicina se traslada el procedimiento industrial de una forma diferente: centrarse en las personas, ya sean pacientes o trabajadores, en la mejora continua, en la optimización evitando cualquier tipo de desperdicio, ya sea material o temporal. Aquí vamos a pensar en crear valor en la excelencia operacional, en la calidad, en la entrega a los pacientes, consiguiendo el menor coste posible y con un compromiso de visión hacia el futuro, favoreciendo la creatividad y la innovación, siempre potenciando la efectividad del equipo”, remarcó el especialista.
Cuando el Hospital Miguel Servet se planteó la automatización de la serología, había que evitar una serie de circunstancias en el proceso que podían conducir a tendinitis y cansancio en los trabajadores y a “un pequeño riesgo biológico”. Buscaron un robot que destapona el tubo -en ocasiones 1.000 tubos diarios- y clasifica los tubos por el lugar donde se van a procesar. Pero ese avance se quedó corto, pues el traslado de los tubos era manual y se mantenían los riesgos de caída e incluso de pérdida de la muestra. Eso había que llevarlo a tres equipos. Y luego había que gestionar los residuos. Para optimizar los procesos e incluir también la biología molecular al proceso vieron que las paredes del laboratorio eran unos obstáculos que suponían pérdidas de tiempo y de recursos. Se decidió derribar esas paredes por lo que el laboratorio se hizo diáfano.
En cuanto a la Inteligencia Artificial, el laboratorio del hospital de Zaragoza aplica un modelo de ejecución lógica, que consiste en aplicar la inteligencia natural a un equipo, con lo que evitan mucho trabajo a los facultativos, se da reproducibilidad, porque siempre se toma la misma decisión, y, finalmente, todos los pacientes son manejados con el mismo criterio. Pero existe una dificultad, este sistema solo aporta beneficio a la cadena automática porque lleva poco tiempo en marcha. “Necesitábamos que estuviera integrado en el sistema del laboratorio que tenemos desde 1995”, enfatizó Rezusta. “Y esta inteligencia también se aplicó a ese sistema”.
“Pero la Inteligencia Artificial tiene algunos detalles éticos y legales que tendremos que ir implementando de forma permanente. En eso tenemos que reflexionar porque la Inteligencia ayuda, pero debe ser utilizada con rigor”, aclaró más tarde a la audiencia de industry TALKS.
El laboratorio del Miguel Servet ya tiene un robot autónomo, Inteligencia Artificial, pero faltan cosas: el aprendizaje automático, Big Data, y el diseño de un futuro laboratorio, aunque están trabajando en proyectos relacionados con ello.
En el campo del cuidado de la piel, la doctora Yolanda Gilaberte, jefa del Servicio de Dermatología del Hospital Miguel Servet de Zaragoza, iTALKER en la edición número ocho, explicó los tres proyectos tecnológicos innovadores que se aplican en el departamento sanitario que dirige en la actualidad.
Antes de entrar en los detalles, la doctora puntualizó que “la labor asistencial no se entiende sin una importante labor investigadora y una labor docente y todo ello presidido por la innovación como driver diferenciado que aporta valor”.
El primer ejemplo que expuso en su conferencia se refirió a la teledermatología, incluida en la telemedicina, convertida en estos tiempos en un recurso indispensable en la atención al ciudadano. La teledermatología prima la eficacia y el valor, mejora la comunicación entre la atención primaria y la atención especializada y fomenta la formación continua en esta especialidad gracias a los informes emitidos. Como resultados, entre el 45% y el 50% de las consultas que reciben con teledermatología no tienen que acudir presencialmente y eso se ha traducido en una reducción significativa en las impopulares listas de espera.
El segundo caso expuesto es Dermacomp, una aplicación tecnológica para los dermatólogos que diseña medicamentos individualizados normalmente de uso tópico, un proyecto donde ha colaborado la Facultad de Farmacia de la Universidad San Jorge. Dermacomp es un prototipo diseñado para iPhone que cubre cinco patologías dermatológicas y que ayuda al médico a seleccionar una serie de principios activos y crear el medicamento más adecuado, teniendo en cuenta el menor o mayor rango de concentraciones de aquellos y otras premisas necesarias como el lugar de la lesión o las características del paciente.
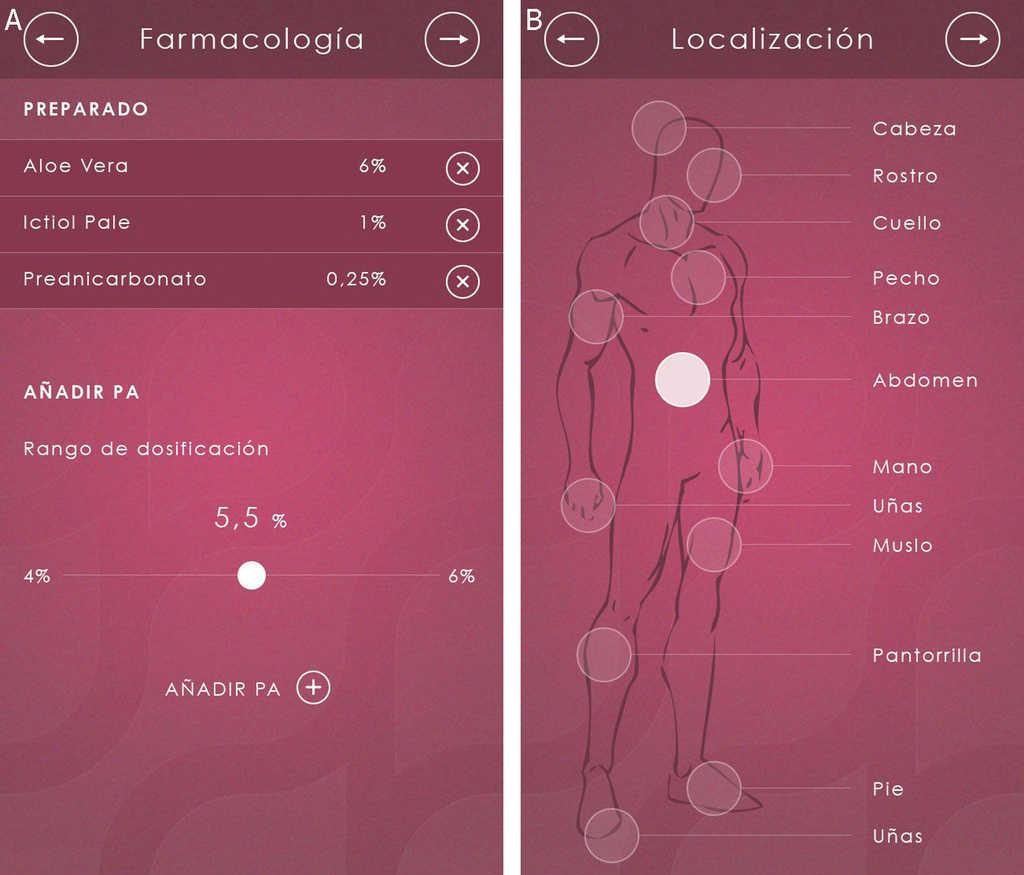
Después de recibir un alto grado de satisfacción de los dermatólogos consultados que emplean Dermacomp, ahora están trabajando, anunció la doctora Gilaberte, en incluir nuevas patologías de la piel a esta aplicación y extender Dermacomp a Medicomp, es decir, a otras especialidades médicas.
Finalmente, la especialista tocó la psoriasis, una enfermedad muy prevalente, donde los pacientes sufren brotes inesperados o tienen dudas sobre su medicación e incluso, a veces, la abandonan. Por atender estas necesidades han creado un asistente virtual, Elena, en colaboración con profesores de la Facultad de Ingeniería de Telecomunicaciones de la Universidad de Zaragoza. Elena es un bot, una aplicación informática a través de la cual el paciente se puede poner en contacto con el departamento de Dermatología y viceversa. Elena está alojada en la plataforma de mensajería Signal, con todas las condiciones de privacidad necesarias, y ofrece a los pacientes una serie de funcionalidades: cómo gestionar sus medicaciones y sus citas médicas, responder a cuestionarios de seguimiento de su enfermedad.
Gilaberte puso en valor todas estas aplicaciones innovadoras, pero remarcó que estas son “un complemento” y que “nunca pueden sustituir” a las consultas presenciales porque el paciente siempre tiene que estar en el centro.
Las empresas de investigación y farmacéuticas son partes esenciales en la maquinaria que construye la medicina venidera.
Un buen ejemplo es BEOnChip, una spin-off de la Universidad de Zaragoza con cinco años de existencia que se dedica a desarrollar una novedosa tendencia. El Organ-on-chip combina el cultivo de células con técnicas de ingeniería para simular el microambiente y los aspectos funcionales clave de órganos vivos en una escala microscópica.
Esta revolucionaria tecnología está sirviendo, como bien explicó la CEO y confundadora de BEOnCHip, Rosa Monge, en una charla iTALKS, para acortar los largos plazos necesarios de fabricación de nuevos medicamentos que oscilan entre los 12 y 15 años.
Con el Organ-on-chip pueden aplicar a los cultivos celulares estímulos mecánicos (el efecto cizaña de nuestras venas), eléctricos (como en el corazón) o químicos. Pueden unir dispositivos para poder ver los efectos de una droga no solo sobre el tejido de estudio sino sobre otros. .Y también pueden integrar sensores, que sirven no solo para estimular sino para llevar un control.
Todos estos avances y experimentos se aplican al comportamiento de células, lo que hace posible, por ejemplo, que BEOnChip recree piel, con la dermis y la epidermis, pero también un cáncer de colon, una barrera hematoencefálica o procesos de osteoporosis.
Para Monge, está claro que el futuro de la Medicina es la medicina personalizada utilizando no solo la herramienta Organ on chip sino también la genómica, la fabricación aditiva (impresión 3D) y el Big Data.
La industria farmacéutica, finalmente, está contribuyendo en la consecución de ese objetivo. Y es una gran dinamizadora de la economía española desde el punto de vista productivo. Esa es la opinión de Raquel Tapia, directora general de Sanofi Genzyme para España y Portugal, quien participó activamente en la ronda de iTALKS celebrada en noviembre pasado. Valgan algunos datos muy significativos ofrecidos por Tapia: el porcentaje de inversión de la industria farmacéutica en I+D alcanza el 18,5% de su facturación, lo que viene a ser la segunda posición de la general, solo por detrás de la industria aeroespacial, la más puntera de todas. Las exportaciones del sector farmacéutico en 2020 supusieron el 22,3% en productos de alta tecnología, llegando hasta los 12.777 millones de euros. Y el número de ensayos clínicos en 2020: 1.019, de los que el 34% estaba relacionado con estudios oncológicos. Inversión, exportación e investigación como bases de un sólido sector industrial vinculado a la salud.









